
- 読み込み中
外反母趾の診断と治療
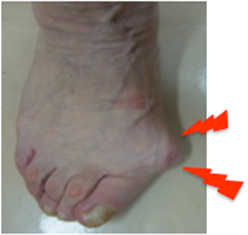
図1 母趾MTP関節内側の変形
外反母趾とは、足のおやゆび(母趾)がこゆび側の方に「く」の字に曲がる(外反)状態のことです。足の変形とともに母趾のつけ根の関節(MTP関節:図1)の内側や足の裏(足底)が痛くなり、普通の靴が履けなくなったり、靴を履かなくても歩くだけで痛くなったりします。外反母趾になっても痛みさえなければ日常生活に支障を来たすことは少ないですが、痛みのために日常生活に支障がある場合には治療が必要です。
原因
外反母趾は女性に多く発症することが知られています。外反母趾の原因は、靴(ハイヒールなど)、怪我、歩き方、母趾周囲筋バランス異常など様々です。生まれつき扁平足ぎみであったり、母趾が第2趾より長い足では外反母趾になりやすいことも報告されています。
症状
外反母趾変形が進むと、足に痛みが出てくることがありますが、その場所は一定ではありません。バニオンと呼ばれる前述の母趾MTP関節の突き出した内側のところが痛むこともあれば、2番目のゆび(趾)の付け根の裏側が痛むこともあります。この部分にはよく硬いタコ(胼胝:べんち)ができます(図2)。また足の甲にあるリスフラン関節という関節が変形し、痛みを生じることもあります(図3)。外反母趾変形の進行とともに、母趾以外のゆび(足趾)にハンマートウ(槌趾:つちゆび)という変形を生じることもあります。(図4)。
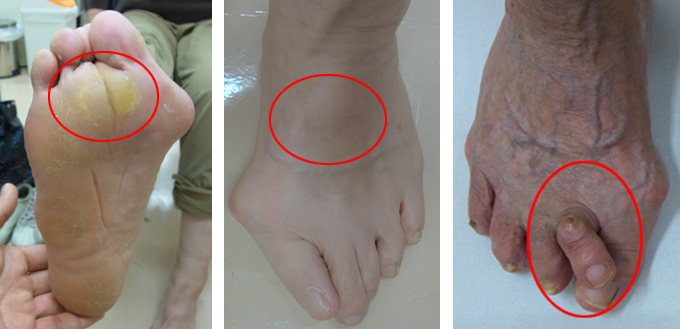
図2(左) 足の裏のタコ
図3(中) リスフラン関節の痛む部分
図4(右) 第2趾ハンマートウ
治療と予防
保存的治療
症状があっても、軽度な変形や初期の外反母趾は手術以外の治療で症状を改善させることができます。
外反母趾治療において、靴は最も重要で、靴の先端部分がゆったりしたもので足が靴の中で前に滑らない構造になったものを選択し、症状に応じて足の形に合わせたインソールを使用します。足趾じゃんけん(足のゆびをすべて開いてグー、チョキ、パー)などの筋力訓練やストレッチも有効です。装具による治療(外反母趾装具)は変形矯正には大きな効果はありませんが痛みを軽減する効果があります。
手術治療
痛みがあり、保存治療で症状が改善しない場合には手術治療を検討します。
外反母趾の手術方法は数多くあり、変形の程度や痛む部位により術式を選択します。母趾の変形矯正だけでなく、第2~5趾の変形矯正や短縮術を併用することもあります。また矯正方法も軟部組織だけで行う方法、骨切り術で行う方法、これらを組み合わせて行う方法があります。一般的には中足骨という足の甲の骨を切って、変形を矯正し金属のプレートやスクリューなどで固定します。
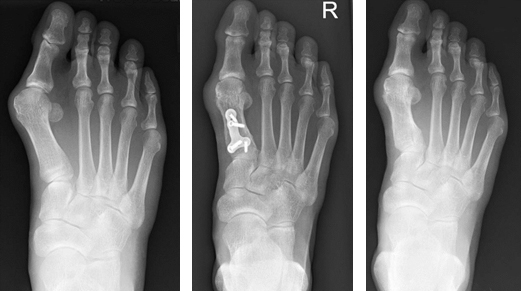
図5(左) 手術前レントゲン図6(中) 手術後レントゲン図7(右) 金属抜去後レントゲン
外反母趾に対する変形矯正術は機能再建術としては良い手術ですが、多少のリスク(合併症)もあります。手術によるいくらかの出血は避けられません。稀ではありますが身体に直接影響を及ぼす主な合併症には、下肢深部静脈血栓症、肺塞栓症、感染などがあります。また、変形が矯正されても、根本にある外反母趾になっていく傾向がなくなるわけではないため年単位の経過によって症状が再燃することがあります。
術後リハビリテーション
外反母趾の術後リハビリテーションは術式により異なります。骨切り術を行った場合には骨癒合する期間には個人差があるため、レントゲンを確認しながらリハビリを進めます。当科での入院期間は術式にもよりますが2~5日間です。術後は足全部を接地せず、かかとで歩くようなサンダルで歩き(場合により松葉杖が必要)、普通の靴が履けるようになるまでに2~3ヶ月程度かかります。足は体の端で最も下にあるのでむくみやすく、退院後も長時間座ったり歩いたりすることを制限することがあります。


