
- 読み込み中
診療内容
腎センターについて
腎センターの特徴は、保存期慢性腎臓病から透析療法まで、腎臓病・関連疾患に関わる全ての方の治療をサポートできることです。専任の医師・看護師・薬剤師・栄養士がチームで皆様の腎臓病診療にあたらせていただきます。
腎センターの診療範囲
- 各種腎臓病、水電解質異常の診断と治療
- 保存期慢性腎臓病の診療と生活指導
- 末期腎不全に対する透析療法(血液透析、腹膜透析)
- 血液浄化療法の専門部門として急性腎不全、多臓器不全、神経免疫疾患、薬物中毒などに対する特殊療法
- 入院患者の腎臓病、水電解質異常に関する他科との連携
とくに聖路加国際病院では、慢性腎臓病を総合的に診療することと、腹膜透析療法の普及に力をいれています。
腎臓病と透析治療について
血液透析(HD)と腹膜透析(PD)
末期腎不全とは腎臓のはたらきが低下し、体内の老廃物や余分な水分を排泄できない状態をいいます。
腎不全が進行すると食事療法や薬物療法だけでは尿毒症をコントロールすることができなくなり、放置すると全身衰弱から命が危険になります。そのため「透析療法 」か「腎臓移植」によって腎臓の働きを補助する必要があります。
透析療法にはおもに血液透析(Hemodialysis:HD)と腹膜透析(Peritoneal Dialysis: PD)があります。
これまで透析療法といえば血液透析があたりまえと思われ、日常生活や社会復帰への負担が大きいイメージが持たれがちでしたが、これからは自分の生活スタイルにあわせて治療ができるうえ、腎臓の働きをまもることができる腹膜透析にも関心が高まるでしょう。
診療案内
聖路加国際病院腎センター・腎臓内科では早期の腎臓病から透析が必要となる進行した腎臓病までを対象として、「元気に楽しく暮らしていく」ことができるよう、患者の皆様の病気の状態にあわせて診療をさせていただきます。慢性腎臓病の治療は、薬物療法、食事療法、生活習慣改善など多くの治療を組み合わせることが大切です。
そのためには、医師・看護師からの指示を守るだけではなく、患者の皆様自らが腎臓病や治療の内容についてよく理解すること、検査結果や今のんでいる薬の種類、名前などを知っておくことが大切です。
腎臓病クリニック(CKD clinic)
慢性腎臓病の早期から透析導入までの患者の皆様を対象とした外来です。
医師の診察のほかに、腎センター看護師が腎臓病の基本や治療上の注意などについて個別にご説明いたします。必要に応じて栄養士による栄養指導も行います。
病状に応じて1~4ヶ月に一回の通院となります。
個別の診療とは別に、同じ病気をもつ方たちといっしょに腎臓病の基本を勉強することも長期間の治療を成功させるうえで役立ちます。腎臓病クリニックでは、毎週金曜午後にグループ指導である「そらまめ塾」を開催しています(完全予約制)。
透析療法
透析療法とは腎不全が進行し、自分の腎臓が充分に働かなくなった時に腎臓の代行をしてくれる治療法です。かつては尿毒症、腎不全は不治の病でしたが、透析療法の出現によって多少の制約はあるものの、健康な人とそれほどかわりのない生活を送ることができるようになりました。「透析療法はつらい」「透析をしても長生きできない」などの誤解がまだあるようですが、医学技術の発展は目をみはるばかりです。透析療法をつらい治療法と考えないで下さい。積極的に透析療法を行い、元気に楽しく長生きすることをめざしましょう。
血液透析
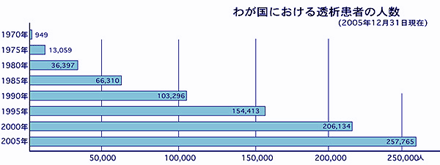
血液透析は、血液を体の外へ引き出し、機械を使って体にたまった余分な水分や老廃物(尿毒素)を取り除く治療法です。 現在わが国では25万人以上の方が血液透析を受けられ、元気に生活されています。 わが国の血液透析の治療成績は世界最高ですから、安心して治療をうけることができます。
腹膜透析
腹膜透析はからだにやさしい透析療法です。お腹に透析液を出し入れすることで、体にたまった余分な水分や老廃物を取り除くことができます。
腹膜透析には、一日3、4回自分で透析液を交換するCAPDと、寝ている間に機械を使って自動的に透析液を交換するAPDという治療があります。
世界中で10万人以上の方が腹膜透析を行っています。
腹膜透析は血液透析に比べ、 通院回数が月に1,2回ですむ、心臓・血管に負担を与えにくい、痛みがないなどの利点がありますが、わが国では腹膜透析ができる医療機関が少ないため諸外国にくらべると普及率はまだ低いのが実情です。
その他の特殊血液浄化治療
血液浄化療法は慢性腎不全だけではなく、神経免疫疾患(重症筋無力症など)、膠原病(関節リウマチなど)、消化器疾患(劇症肝炎、潰瘍性大腸炎など)などさまざまな病気にも応用されています。当院では治療に習熟した臨床工学技士や看護師と共に治療にあたっています。
腎臓リハビリテーションのご案内
当院では腎臓および全身の健康を守るための腎臓リハビリテーションを推進しています。
腎臓病の悪化防止のために、以前は運動をおすすめしないという考え方がありました。しかし、適度な運動を継続することは、筋力低下を防ぐだけではなく腎臓の機能を保護するという研究結果が多数出ています。
透析患者さんにおいては、運動習慣によって筋力を維持し、寝たきりやフレイル状態を予防すると期待されています。
適度な運動を習慣化することにより、活性酸素の毒性が抑制され腎臓の機能の低下を防ぐと考えられています。
私たちは、腎臓リハビリテーションプログラムを通してみなさんの状態に応じた運動療法をお勧めしています。
運動を日常生活の中に組み込み、腎臓、そして全身の健康を守っていきましょう。
体調チェックと運動のポイント
運動レベル1
運動レベル2
運動レベル3
運動レベル4
関連リンク
当施設はJ-DOPPS(Japan Dialysis Outcomes and Practice Patterns Study)の研究参加施設です。
J-DOPPS(日本腎臓財団内)
腎臓病について
腎臓の仕組みと働き
腎臓はおへその高さで背中に左右ひとつずつあるそらまめの形をした臓器です。それぞれの腎臓には毛細血管が毛糸玉のようにまとまった構造の「糸球体(しきゅうたい)」というろ過装置が100万個あり、血液をきれいにするはたらきをしています。
腎臓のおもなはたらき
- 体内にたまった老廃物をすてて血液をきれいにする
- 過剰な水分や電解質(ナトリウムやカリウムなど)を捨てて、体内の環境をととのえる
- 造血ホルモン(エリスロポエチン)や活性型のビタミンDをつくる
腎臓の病気ではこうした働きが弱るため、体に余分な水分や塩分がたまることで血圧が高くなったり、浮腫(むくむこと)が出現します。また老廃物(尿毒素)がたまると、だるくなったり、食欲がなくなったり、吐き気や頭痛がみられるようになります。造血ホルモンが足りなくなるために貧血(赤血球がたりなくなること)も出現します。その結果として息切れやつかれ易さなどの症状もみられるようになります。
腎臓病を調べる方法
腎臓病の症状は、他の病気でもみられるために自覚症状から腎臓病があることをみつけることは困難です。そのため血液検査や尿検査から偶然に腎臓病であることがわかることも多いのです。
血液検査
尿素窒素(BUN)、クレアチニン(Cr) 尿素窒素やCrの増加は血液中に老廃物(尿毒素)がたまっていること、すなわち 腎臓の働きが低下していることを意味します。クレアチニンの基準値は一般には0.6~1.0mg/dlとされていますが、年齢、性別によって異なります。 そこでクレアチニンの絶対値よりもむしろクレアチニンの値からGFR(糸球体濾過値)を計算して腎臓の働きを評価することが勧められています。GFR(糸球体濾過値)は、「1分間あたりに腎臓が何ミリリットルの血液をきれいにすることができるか」を表しており日本人の基準値は75ml/mi/1.73m2です。
尿検査
腎臓病では尿に赤血球や蛋白がもれでてくることがあります。通常では尿には赤血球や蛋白はほんのすこししか漏れでないため、尿中の赤血球数増加(血尿といいます)や蛋白増加(蛋白尿といいます)がみられるときには腎臓病を考える必要があるでしょう。 健診などで蛋白尿、あるいは血尿と蛋白尿がみられたときには腎臓専門医にかかってください。一方、蛋白尿がなく血尿だけの場合、とくに眼で見てわかる血尿(肉眼的血尿)の場合には、尿道路感染結石や腫瘍を疑わなくてはならないので、早めに泌尿器科を受診してください。
慢性腎臓病といわれたら
人口の約1~3割は程度の差はあれ慢性腎臓病をもっているといわれています。 腎臓のはたらきが正常の働きの6割未満の場合や、腎臓が原因で血尿と蛋白尿が続く場合などを慢性腎臓病といいます。慢性腎臓病は自覚症状がなく、病気の進行がきわめてゆっくりしているために、残念ながら治療をしないで放置してしまうことも多いのです。日本人に多いIgA腎症という慢性糸球体腎炎は、放置すると3~4割の方が20年後に腎臓の働きが失われ、透析が必要な状態になるといわれています。 現在、世界中で増えている糖尿病でも、2~3割の方で腎臓が悪くなるといわれています。初期の段階から血糖、血圧のしっかりした治療などを中心とした治療をつづけることで腎臓が悪くなることを防ぐことができますが、自覚症状に乏しいとついつい病院にくることを先延ばしにしがちです。 高血圧、糖尿病、心臓病をもっているかたは、一般の人よりも腎臓病になりやすいといわれていますので、注意が必要です。
一方、慢性腎臓病といわれても、治療の必要性や腎臓病の進行速度は人によって異なっています。血圧が正常で蛋白尿もない場合には、腎臓の働きが健康な人にくらべて低下していても腎臓病が進行する速度がきわめてゆっくりしており、特別な治療をしなくてもよいことがあります。 ただしこの場合でも定期的な検査をうけて悪化がないことを確認することは必要でしょう。いずれにしても「慢性腎臓病」の疑いがあるといわれたら放置せず一度は腎臓専門外来を受診することをお勧めします。
慢性腎臓病と上手につきあっていくためには
正しい診察をうけること
腎臓病は進行しないと自覚症状がでにくい病気です。 症状がなくても健診やかかりつけ医での検査などで異常を指摘された際には、一度腎臓専門医にご相談ください。 慢性腎臓病は完治することは難しいので、治療の目標は(1)慢性腎臓病が進行することを防ぐ、いいかえれば腎臓のはたらきをまもっていくこと (2)慢性腎臓病による症状・合併症(高血圧、貧血、心臓への負担など)を治療し、毎日楽しく元気にくらすことが出来るようにすることです。自覚症状がほとんどなく、治療効果もわかりにくいため定期的な受診で血液、尿検査をつづけることが大切です。治療の中心は、血圧をしっかり下げることと食事療法です。
血圧の管理
腎臓は血管の集まりなので、血圧が高くなると腎臓に負担がかかります。130/80mmHg未満を目標にしてください。血圧は時々刻々変化するので、外来の血圧だけを目安にするよりも、家庭での血圧を測定しご自分の血圧がどのくらいかを知っておくことが治療の第一歩です。太りすぎや塩分の取りすぎも血圧を高くする原因です。太りすぎのかたは適度な運動や食事療法で減量につとめてください。塩分の摂取量は、食塩にして6gが勧められています。
食事療法
血圧をしっかり下げるためにも適切な食事療法は大切です。また、腎臓の働きが弱ってくると蛋白質の取りすぎは腎臓に負担をかけることになります。
慢性腎臓病が進んだときにはカリウムやリンの制限が必要になることもあります。食事療法の内容は、もとの病気の種類や慢性腎臓病の程度によって異なるため担当の医師や栄養士の指示にしたがって、根気強く続けてください。
治療方法
透析療法は元気に楽しく生活するための治療法です

「透析療法が必要です」といわれると、今後の生活はどうなるのだろうか、仕事は続けられるのだろうか、つらい毎日になるのだろうか、など多くの不安をもたれることと思います。
透析療法は、日本で約25万人、人口500人に一人が透析療法をうけていることになりますが、大半のかたは元気に生活、活躍されているので、外からみても透析患者であるとはわかりません。それだけ確立した安全な治療法といえるのですが、「透析はつらい治療だ」「透析を始めると長生きできない」などの誤解がまだあるようです。
透析療法は、弱った腎臓の働きを補い、体にたまった毒素を取り除き、体調をととのえる、体力を回復する治療法です。 透析療法を続けるためには、食事制限をしたり、通院したりしなくてはいけないという点では健常人にくらべてハンディキャップはあるでしょう。しかし、適切な透析療法をうけることによって、ほぼ通常通り、健康なひとの生活に近い毎日をおくることができます。
透析療法について不安な点、疑問点があれば、遠慮せずに担当の医師や腎臓専門看護師にご相談下さい。
どういう状態になったら透析を開始するのがよいでしょう

透析療法は体調をととのえ、元気に長生きするための治療法です。
「透析を始めるのは一日でも先延ばしにしたい」というお気持ちは十分わかりますが、透析が必要になった状態で、透析を先延ばしすることは、体が毒にさらされていることを意味します。なぜ透析が必要なのかを理解し、適切な時期に、安全に透析をはじめましょう。
透析療法を開始する時期は、尿毒症症状や身体所見、腎臓のはたらき(糸球体濾過値)、血液検査所見によって総合的にきめられます。
腎不全がすすむと体に毒素がたまってきますので、尿毒症という症状が出現します。食欲が低下したり、吐き気がでたり、息切れ、疲れやすさ、頭痛などの症状です。塩分や水分がたまると全身のむくみや、血圧上昇、さらに呼吸が苦しくなったりすることもあります。こうした症状が尿毒症によるものならば透析療法を開始します。
しかし、慢性腎不全はゆっくり進行することも多く、このような症状がほとんどみられないことがあります。そこで血液検査値も透析開始の目安になります。尿毒症の自覚症状がなくても、血液検査でクレアチニン、カリウム、リンの値が高くなったり、貧血が強い場合には、自覚症状が軽くても透析療法を開始したほうが体力を維持し、元気に長生きすることが期待できるでしょう。
そのため、体格、年齢、性別により個人差はあるものの、血清尿素窒素(BUN)が100mg/dl以上、血清クレアチニン値(Cr)が8~10mg/dl以上が続くとき、GFRが5~10ml/分/1.73m2以下などになったら透析療法を考えます。
血清カリウム値が高くなると不整脈や心停止の危険があるため、十分な食事療法、薬物療法をおこなっても血清K値が6未満にならなければ、血清クレアチニン値にかかわらず透析療法を考えます。
糖尿病の患者さんではBUN,クレアチニン値は低くても塩分、水分がたまりやすく、全身のむくみや心不全が出やすい傾向があります。このため、体調が悪くなってからあわてて透析を開始するのではなく早めに透析を開始するのが安全です。
いずれにしても検査所見はあくまで透析開始の目安ですので、最終決定は個別に決めなくてはなりません。担当医とよくご相談ください。

