
- 読み込み中
人工膝関節置換術とは
関節機能再建術としての人工関節置換術は、1890年の象牙を用いた方法などに始まります。しかし、使用可能な人工関節は1930年代に入って優れた金属材料の開発とともに発展してきました。関節への中間挿入膜としての金属カップを用いたカップ関節形成術は1938年に、同年には、初めてステンレス製の人工関節で関節全体を置き換える「人工関節置換術」が行われ、近代人工関節手術の時代の幕があけました。初期の金属対金属の人工関節置換術における摩耗やゆるみの問題から、プラスチック対金属の人工関節が開発され、さらには人工物を骨と接着させる骨セメント使用へと発展してきました。現在使用されている人工関節が用いられ始めたのは1960年代前半です。その後、より低摩耗で骨との親和性の高い材料による人工関節の開発が進み、現在では手術手技や人工関節材料のさらなる改良によりその成績は向上し国内外で広く行われる手術となっています。
Patient Useful Info Links (English)
Total Knee Replacement(人工膝関節置換術)
https://orthoinfo.aaos.org/en/treatment/total-knee-replacement/
https://hipknee.aahks.org/total-knee-replacement/
https://www.nhs.uk/conditions/knee-replacement/
人工膝関節置換術の適応
人工膝関節置換術は傷んだ関節を人工関節にすることでQOL(生活における質)を劇的に改善する優れた手術です。痛み止め(鎮痛剤)や注射、装具などによる保存治療が功を奏せず、関節の機能が損なわれている時には、関節機能再建術である人工膝関節置換術は治療の選択肢となります。
以下の疾患(病気)に対して人工膝関節置換術はしばしば適用されます。
変形性膝関節症
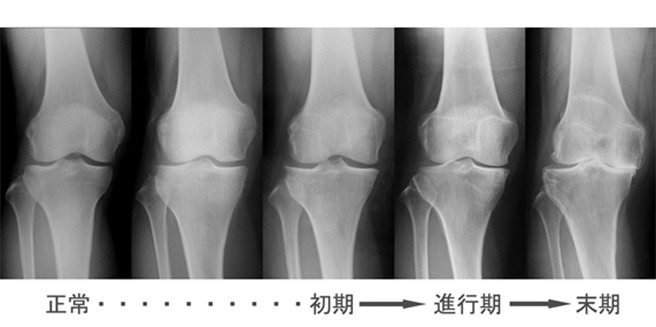
変形性関節症は中高年の膝の痛みの原因として最も多い病気です。軟骨の変性や摩耗により、軟骨が徐々に消失する病気で、男性より女性に多くみられます。変形性関節症の診断は、単純レントゲン写真を利用することが一般的です。その特徴として、初期には骨棘(こつきょく=ほねのとげ)形成を認め、進行すると軟骨下骨の硬化像と関節裂隙の狭小化が起こり(進行期関節症)、最終的には骨侵食(骨が削れてくる)を伴う関節の破壊を生じます(末期関節症)。保存治療(手術以外の治療法)でなかなか痛みが取れない場合や病気が進行(軟骨の消失)している場合には、人工膝関節置換術による治療も検討します。
Patient Useful Info Links (English)
Osteoarthritis of the Knee(変形性膝関節症)
特発性膝骨壊死
特発性膝骨壊死は、膝関節の骨の一部に壊死様変化が生じ荷重により陥没する原因不明の疾患です。膠原病の治療などのステロイド投与によるものはステロイド性骨壊死と呼ばれています。特発性膝骨壊死は大腿骨内顆に好発し、55歳以上の中年女性に多く発生することが報告されています。痛みは膝の内側に生じることが多いため、変形性膝関節症の症状と似ていますが、痛みが急性に生じたり、夜間安静時の痛みを伴ったりします。初期にはレントゲンでは診断がつかないことが多いため、放置すると時間とともに骨壊死部が陥没し変形と痛みが悪化してきます。骨壊死部の陥没を伴わない初期のものでは、安静(体重をかけない)と薬物治療で治療できる場合があります。病期が進行し、骨と軟骨の破壊が生じてきた場合は手術が必要となります。
Patient Useful Info Links (English)
Osteonecrosis of the Knee(膝関節骨壊死症)
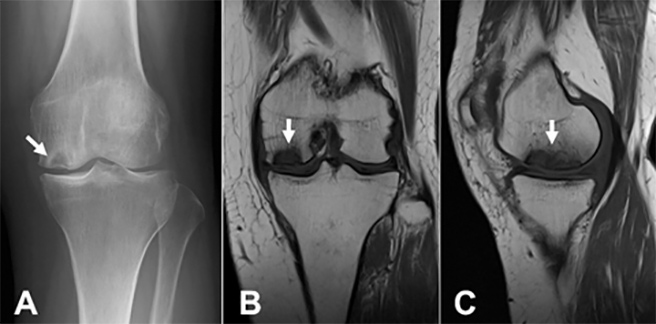
大腿骨内顆部骨壊死の画像(左膝):
(A)単純レントゲン上に骨透亮像(薄く抜けているところ)がみえる、
(B、C)MRI画像(T1強調)で骨壊死部は黒くみえる(B:冠状断、C:矢状断)
リウマチ膝
関節リウマチにより膝関節にも関節炎を生じることがあります。20代から50代の女性に多く見られ、ほとんどが両側性に生じます。生物学的製剤の登場により、関節リウマチの治療は一変し、早期に治療を開始することにより手術に至るケースはかなり減っています。しかしながら、関節リウマチが徐々に進行し関節の破壊を伴ったり、経年的に変形性関節症を合併したり、膝骨壊死や脆弱性骨折による関節変形を生じることがあります。関節リウマチでは関節全体の軟骨が障害を受けることが特徴であり、手術治療となった場合には高位脛骨骨切り術などの機能再建術の適応はなく人工膝関節置換術が適応となります。
Patient Useful Info Links (English)
手術方法
人工膝関節置換術では、大腿骨(太ももの骨)遠位部、脛骨(すねの骨)近位部、膝蓋骨(ひざのお皿)の関節面のみを人工材料で置換します。膝関節全体ではなく、関節軟骨が存在する関節表面が置換対象となります。人工膝関節の大腿骨コンポーネントには金属あるいはセラミックス、脛骨コンポーネントには金属とポリエチレン、膝蓋骨にはポリエチレンが一般的に使用されています。
- 膝前面に10~15㎝の縦の皮膚切開を加えます。
- 筋肉と腱の一部を切開し膝蓋骨を脱臼させることにより膝関節を展開します。
- 術前計画に加え、術中にも膝形態(大きさと形)を再評価し、個々の膝の形態に適した人工関節が設置できるように専用の器械を用いて関節面を骨切りし形成します。
- 人工関節は骨セメントを使用し強固に骨に固定します(標準的方法)。骨セメントを使用しない特殊な表面加工をした人工関節もあります。
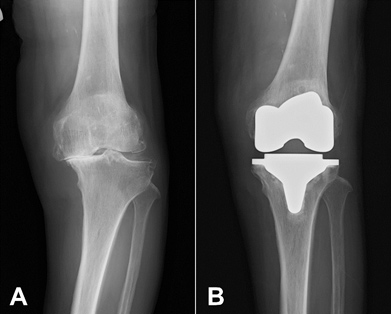
変形性膝関節症患者(左膝)の術前(A)術後(B)の単純レントゲン写真
人工膝関節置換術は、失われた関節の機能を再獲得するのには最適の手術ですが、すばらしい手術であるのと同時に、多少のリスク(合併症)もあります。手術によるいくらかの出血は避けられないため、手術前に自己血貯血を行い出血に備える、あるいは輸血を要することもあります。稀ではありますが身体・人工関節に直接影響を及ぼす主な合併症には、下肢深部静脈血栓症、肺塞栓症、感染などがあります。また、人工関節の長期の使用により、人工関節に緩みや、軟骨の代わりのプラスチック(ポリエチレン)に摩り減りを生じることがあります。
術後のリハビリテーション
手術手技や人工関節の材料の向上により、身体に与える負担は以前と比べ減少してきており、それに伴い術後リハビリテーションも早くなってきています。
- 手術翌日より、(1)立位・歩行訓練、(2)関節可動域訓練、(3)筋力増強訓練を開始します。
- 歩行訓練は、平行棒内歩行から開始し、術後5日目にはT字杖歩行訓練を開始します。
- 関節可動域訓練は、理学療法士の指導による訓練と、病室ベッド上でCPM(continuous passive motion:膝屈伸器械)を用いた訓練を行います。
- T字杖歩行が自立し、目標とした膝関節可動域が得られたら退院となります。当院では約2週間を退院目標としています。


