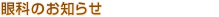- 読み込み中
緑内障とは
当院の緑内障外来の特色
当院では緑内障に精通した医師が複数在籍し、難治性の緑内障に対しても積極的に加療を行っております。一般的な点眼治療に加えて、MLT(マイクロパルスレーザー線維柱体形成術)という非侵襲的なレーザー治療を導入しており、点眼のみでは効果が不十分な症例に対して施行しております。
手術に関しても、国内で一般的に行われている手術については全て対応可能です。近年では、MIGS(低侵襲緑内障手術)と呼ばれる手術方法が行われるようになってきておりますが、当院でもマイクロフックを用いた線維柱帯切開術やiStent®を用いた手術を施行しております。また、比較的新しい手術方法であるプリザーフロ®マイクロシャント手術についても、適応がある患者さんに対しては積極的に行っています。従来より利用できるアーメド緑内障バルブ、バルベルト緑内障インプラントを用いたロングチューブシャント手術も行っております。
緑内障とは
緑内障は、視神経に障害が起こり視野(見える範囲)や視力に障害を起こす病気です。眼圧高いことが原因のひとつと考えられていますが、眼圧が正常でもその人の視神経が圧力に弱いと引き起こされることがあります(正常眼圧緑内障)。目の中では房水といわれる液体が絶えず産生されており、房水はつくり出された分だけ、線維柱帯という網目状の組織を通過してシュレム管という排水口を通じて眼球の外に排出されます。しかし、シュレム管の排出能力が落ちると、逃げ場を失った房水は目の中にとどまり続け、その結果、目の内部にかかる圧力(眼圧)が上昇します。必要以上に高い眼圧は、目の神経を圧迫して、視機能にダメージを与えてしまいます。
緑内障は40歳以上の日本人の20人に1人がかかっているとされ、日本人の失明原因の第1位です。緑内障の中でも日本人の約7割は眼圧が正常である正常眼圧緑内障と言われています。
緑内障の症状
大多数の緑内障は、初期段階では、自覚症状は全くありません。なぜなら、視神経の障害はゆっくりとおこり、視野(見える範囲)も少しずつ狭くなっていくため進行するまで気が付かないのです。いったん障害された視神経の回復は不可能なため、早期に発見し、それ以上悪化させないことが大切です。
下図は、緑内障による視野欠損をシミュレーションしたものです。徐々に見えづらい部分(グレイで示してあります)が広がって、放置すると最終的に失明することがあります。
また、緑内障の中には急激に眼圧が上昇し、目の痛みや頭痛、吐き気、かすみなど激しい症状をおこす急性緑内障もあり、その場合、急に失明する可能性があるため早急に治療が必要です。

緑内障の種類
緑内障にはいくつかの種類があります。眼圧が高くなる原因によって主に原発緑内障、発達緑内障、続発緑内障に分けられ、原発緑内障や続発緑内障はさらに開放隅角緑内障、閉塞隅角緑内障に分けられます。
原発開放隅角緑内障
房水の出口である線維柱帯が徐々に目詰まりし、眼圧が上昇します。ゆっくりと病気が進行していく慢性の病気です。眼圧が正常範囲内(10〜21mmHg)の場合は正常眼圧緑内障といわれます。日本人の約7割が正常眼圧緑内障に分類されます。
原発閉塞隅角緑内障
隅角とは角膜と虹彩の間を指す房水の流出路の場所です。この隅角が狭くなり、ふさがって房水の流れが妨げられ(線維柱帯がふさがれて)、眼圧が上昇する病気です。慢性型と急性型があります。急性型の場合、激しい頭痛、吐き気、嘔吐を自覚することがあり、緊急でレーザー治療や手術が必要となる場合があります。
発達緑内障
生まれつき眼内の水の流れ路が未発達であることから起こる緑内障です。
続発緑内障
外傷、角膜の病気、網膜剥離、目の炎症など、他の目の疾患による眼圧上昇や、ステロイドホルモン剤などの薬剤による眼圧上昇によっておこる緑内障です。
左下図は作り出された房水の流れを矢印で示してあります。流出路の機能が低下すると、右下図で示す眼圧(眼球内の圧力)が高くなり、緑内障が進行しやすくなります。
緑内障の検査
緑内障は、眼圧検査、眼底検査、視野検査等で診断されます。定期検診などでいずれかの検査に異常があった場合、診察を受けるようにしましょう。
眼圧検査
直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。緑内障治療経過を確認するための重要な検査です。
眼底検査
視神経の状態をみるために、視神経乳頭部を観察します。視神経が障害されている場合、視神経乳頭の陥凹(へこみ)の形が正常に比べて変形し、大きくなります。緑内障発見のための重要な検査です。
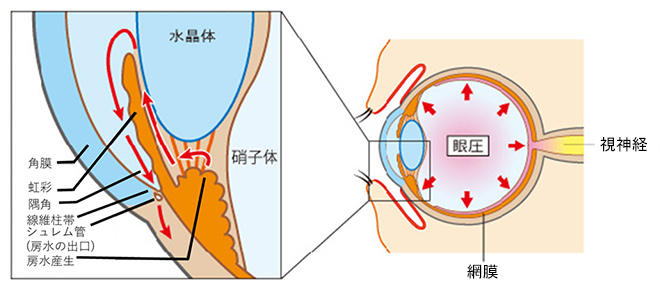
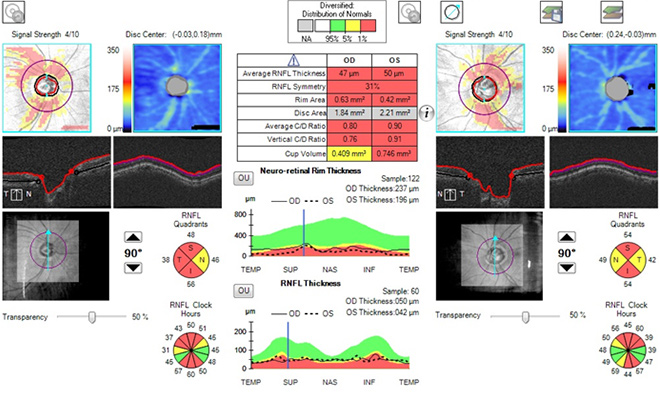
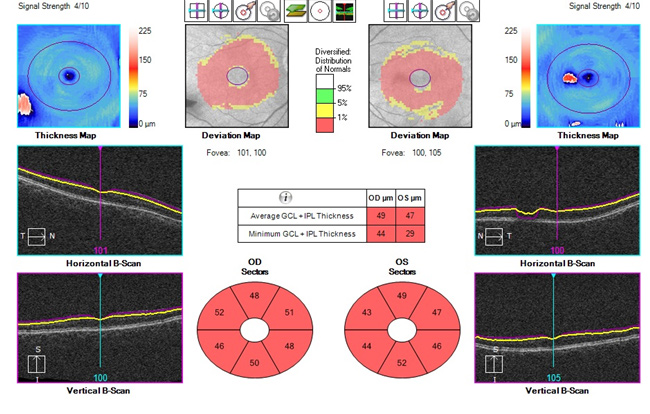
光干渉断層計(optical coherence tomography:OCT)
OCTという網膜の断面を撮影する機器を用いると、視神経乳頭や網膜神経線維層の断面撮影だけでなく面と体積による形状解析をすることができます。これにより早期の緑内障や前視野緑内障という緑内障の前段階を発見することが可能であり、緑内障の早期発見、早期治療のために重要な検査です。
下図はOCTの一例です。眼科受診時に撮影できます。
視野検査
視野の欠損(見えない範囲)の存在の有無や大きさから緑内障の進行の具合を判定します。視神経の障害に一致した特徴的な視野の欠損となります。診断だけでなく、治療効果の確認のためにも行うことがあります。
基本的に外来で担当医と相談していただき、予約を取って検査を受けていただきます。
緑内障の治療
一度障害を受けた視神経は元には戻らないため、緑内障を完治させることはできません。
したがって、緑内障の治療は、視神経がダメージを受けてこれ以上視野が狭くならないように、眼圧を下げることが基本となります。
点眼薬による治療
眼圧を下げる効果のある目薬を点眼します。具体的には、房水の産生を抑える効果がある薬や、房水の流出を促す効果がある薬を点眼して、眼圧を低下させます。もともと眼圧が高くない人でも、眼圧を下げることによって、病気の進行を抑えることができます。
点眼薬は、最初は1種類を使用していくことが多いですが、眼圧の下がり具合が悪い場合は複数の点眼薬を使用しなければなりません。
また、眼圧の管理は一生涯していかなければならなく、点眼薬を途中で中断すると、視力や視野の状態が悪化していきます。点眼薬で眼圧をしっかり管理できれば視力・視野の状態を悪化させずに保つことが可能です。決められた点眼回数や種類を毎日しっかり守ることが大切です。
手術療法
点眼治療により副作用が出たときや、点眼治療でも眼圧が下がらず、緑内障の視力・視野障害の進行があるときには手術療法をして眼圧を下げることを考える必要があります。
以下に、緑内障の手術療法に関する内容を説明します。
緑内障レーザー手術
MLT(マイクロパルスレーザー線維柱形成術)
原発開放偶角緑内障、嚢性緑内障、高眼圧症などで、点眼だけでは不十分な症例に対して点眼薬治療と併せて行います。
マイクロパルスレーザーを線維柱帯に照射し、線維柱帯細胞を活性化させ、房水の流れを良くして眼圧の低下をはかる治療法です。このレーザーは、線維柱帯の構造に変化を与えるALT(アルゴンレーザー線維柱帯形成術)と違い、色素細胞のみを選択的に破壊し無色素細胞を活性化させるという特徴があります。このことから、このレーザーは何回も照射することが可能であり、その分長期間にわたり眼圧をコントロールすることが出来ます。治療効果としては、60〜70%の割合で効果があると言われており、レーザー後の眼圧の降下率は最大で20%程度といわれています。術後すぐに効果を表す例から、1〜2ヶ月して効果を表す場合もあり、また術後6ヶ月までは眼圧下降の効果が出始める可能性があると言われています。
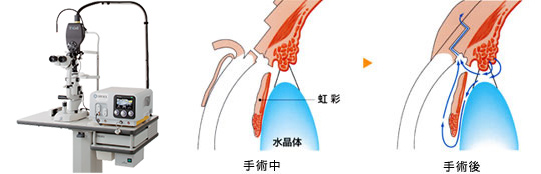
レーザー虹彩切開術
閉塞隅角緑内障に対して行うことがある治療法です。緑内障の急性発作を起こした場合、あるいは将来、起こす可能性のある狭隅角眼に対して行います。虹彩にレーザーをあてて穴をあけ、房水の流れを良くして眼圧の低下をはかります。しかし、レーザーによる角膜内皮障害の可能性がるため、狭隅角眼では、レーザー治療ではなく白内障の手術をすることがあります。
低侵襲緑内障手術(MIGS: minimally invasive glaucoma surgery)
近年緑内障手術はほぼ切らずに、また出血も最小限にして眼圧を下げる手術を積極的に行っていく方向にあります。当院でも低侵襲手術を積極的に行っております。
線維柱帯切開術
眼内の排水管の組織を切開して、眼内の排水の効率を良くする手術です。
効果は線維柱帯切除術より低いとされています。落屑緑内障やステロイド緑内障など特定の緑内障には有効な手術です。
手術直後にはほぼ必ず眼内出血が見られ、いったん視力が落ちますが数日で改善することがほとんどです。
線維柱帯切除術にくらべてメンテナンスや合併症が少ない手術ですが、眼圧を下げる効果はものすごく高くはありません。
iSTENT

隅角部に刺して固定します。
白内障手術と同時に行う方法で、適応になる患者さんは少なくなるものの最も侵襲が少ない手術です。初期の緑内障患者さんで白内障がある方にお勧めしています。
濾過手術
濾過手術は50年間行われてきた最も効果的な緑内障の手術方法の一つです。低侵襲緑内障手術では成功を見込めない高眼圧や視野欠損が著しい症例に有効な治療法です。
線維柱帯切除術
眼内と結膜(白目)下の間にバイパスを作成して、眼内の水を結膜の下に作成した濾胞にしみ出させます。
眼圧下降には最も効果が期待できる手術ですが術後出血や、低眼圧、感染症などの危険性が少し高い手術方法です。
主に上眼瞼に隠れる上方の結膜を使用するため、手術創が目立たないようになっています。
手術直後より眼圧が安定するまで眼球マッサージやレーザーによる縫合糸の切開、結膜の再縫合などさまざまなメンテナンスが必要です。また術後の感染症対策も必要です。術後3年ほどで効果が落ちてくることがあります。
インプラント手術
インプラントというチューブ状の器械を挿入することで、眼の中の水を外に逃がす通り道を確保する手術方法です。これを挿入すると、その部分の水の通り道が確保され、線維柱帯切除術と比べると手術後の眼圧管理がとても楽になります。
当院ではエクスプレスチューブシャント術とアーメド緑内障バルブ、バルベルト緑内障インプラントのいずれかを症例により選択いたします。

エクスプレスチューブシャント術
エクスプレスという器械を使用する手術です。以下にエクスプレスの図を示します。
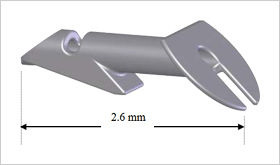
図のように小さな器械を結膜から眼内に挿入します。これにより眼の中の水を一定量だけ外に逃がすことが可能となりますが、水が逃げすぎると眼圧が下がり過ぎて「低眼圧症」という合併症を引き起こします。また、水の通り道が閉じて(手術創が癒着して)しまうと、手術の効果が無くなってしまいます。その場合は再度手術創を開ける処置をします。
適応症例は、点眼治療やトラベクトーム線維柱帯切開術でも眼圧が下がらない中等度から重度の緑内障に適応となります。
ロングチューブシャント術
あらゆる手術によっても眼圧下降が得られない等の難治性緑内障患者を対象に行われる手術です。
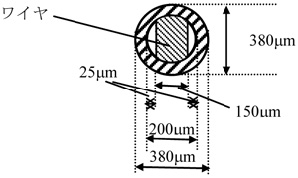
下図のようなインプラントを眼内に挿入することにより房水流出促進径路を形成することで眼圧コントロールを可能にします。従来の治療法でコントロールできない眼圧上昇に対してアーメド緑内障バルブ、バルベルト緑内障インプラントの使用は有効的な治療であると考えられます。
アーメド緑内障バルブ

バルベルト緑内障インプラント
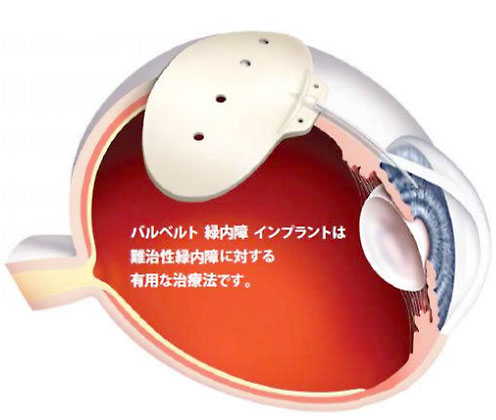

アーメド緑内障バルブ、バルベルト緑内障インプラントの手術方法は他の緑内障手術と比較して複雑であり、白内障手術や硝子体手術を併用しなければならないため、当院でも専門医師が手術を施行いたします。
白内障の同時手術
緑内障手術をおこなうと白内障の進行が認められることが多いため、白内障を合併している方は白内障を先に手術をするか、緑内障手術と同時に白内障を手術することがあります。白内障手術を同時に行うことによって緑内障手術をやりやすくし、より効率のよい眼圧下降が得られる長所があります。
手術の合併症
どのような手術にも合併症の可能性はあります。他の眼の手術でも起こりうるものおよび緑内障手術で特に起こりやすいものを下に示します。
---*駆出性出血*---
非常に稀ですが眼圧の急激な変動によって眼内の血管が破綻して大出血をおこすことがあります。頻度は少ないですがこれがおきると失明の危険性があります。
この場合は手術を中止しなければなりません。
---*眼内炎*---
手術の創より病原菌がはいり、眼内感染を起こす可能性があります。
発生率は1000人に1人とされています。
眼内感染がおこった場合、再手術、抗生剤の投与をおこないます。感染をおこすと最悪の場合失明してしまう場合もあるため、感染予防のためにも術前、術後の点眼は指示通り行ってください。特に線維柱帯切除術やインプラント手術の術後は長期間の抗生剤点眼が必要です。
---*高眼圧*---
手術時の出血、炎症などによってむしろ術後に眼圧があがるときがあります。
線維柱帯切開術に多い合併症です。
一時的なことが多いですが、点眼薬、内服薬で経過を見たりする必要があります。
場合によっては再手術が必要です。
---*低眼圧、脈絡膜剥離、濾過胞漏出*---
眼圧が下がりすぎて眼球がひずみ、視力が出にくくなります。
特に線維柱帯切除術やインプラント手術の術直後にみられます。
ほとんどの場合が経過観察で改善しますが、眼内の水の漏れなどが結膜より明らかなときには再縫合を行います。
---*術後の視力低下、視野進行*---
緑内障手術の目的は眼圧を下げることにより、長期的な視力の延命効果を狙ったもので、短期的な視力の向上が目的ではありません。
むしろ術後乱視で視力が下がったり、術直後の眼圧上昇で視野欠損が進んだりすることがあります。
入院期間
以下は一般的なことです。病状により変わる場合があります。
線維柱帯切除術やシャント術は、術後5~7日ほど入院が必要です。トラベクトームによる線維柱帯切開術は病状によって日帰り手術をすることも可能です。術後は強く目をおしたり、こすったり、不潔なものが直接目にはいったりすることはできるだけ避けてください。術後3週間で仕事、旅行などが可能です。
術後点眼は長期間続ける必要があります。
術後の緑内障点眼薬手術でも眼圧下降が不十分なときには緑内障の点眼薬や内服薬を追加することがあります。